Rupture
des ligaments croisés
Lorsque la population parle de « rupture de ligaments croisés », il s’agit la plupart du temps de la « rupture du ligament croisé antérieur ». La rupture du ligament croisé postérieur étant beaucoup plus exceptionnelle.
Ces ligaments se situent au centre du genou avec un rôle important de stabilisation et de cimanétique. Le ligament croisé antérieur est souvent lésé dans les traumatismes sportifs à pivot tels que le basket, le football, le rugby, le volley, le handball, le tennis etc.….
Les lésions du ligament croisé antérieur peuvent être associées à des lésions méniscales, cartilagineuses ou autres lésions ligamentaires.
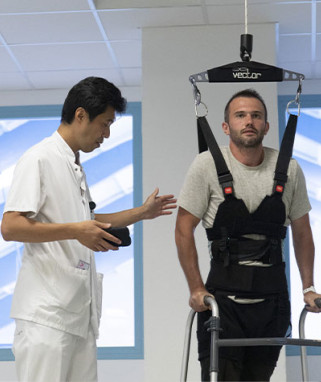
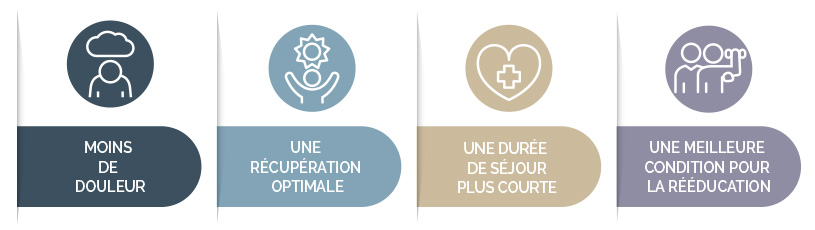
L'offre de soins
LES MODALITÉS D'ACCÈS
Vous pouvez bénéficier de l'ensemble de ces services sur courrier du médecin traitant vers l'un de nos médecins spécialistes ou depuis une structure de court ou de moyen séjour.
Rupture des ligaments croisés
Prise en charge disponible au sein des établissements suivants :
Hopale en vidéos